Zusammenfassung
Factbox – Psoriasis
Psoriasis: chronisch-entzündliche, nicht ansteckende Hauterkrankung
Ursachen: Die genauen Ursachen sind nicht gänzlich geklärt. Zu den möglichen Gründen gehören: genetische Veranlagung, Immunreaktionen, Triggerfaktoren (z. B. physikalische, chemische, entzündliche Hautreizungen, Infektionen, Stress)
Häufigste Form: Psoriasis vulgaris (Plaque-Psoriasis)
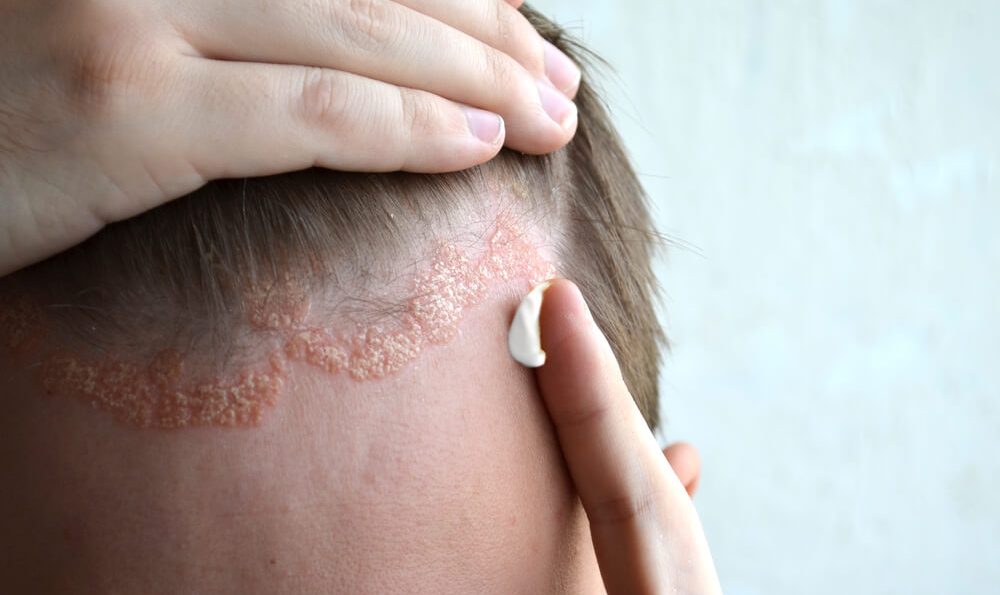
Typische Merkmale: gerötete, scharf abgegrenzte, leicht erhabene Hautstellen, die mit silbrig-weißen Schuppen bedeckt sind; häufig begleitet von Juckreiz.
Häufig betroffene Körperstellen: Ellenbogen, Knie, Kopfhaut, unterer Rückenbereich, Nagelbereich.
Weitere Formen: Psoriasis pustulosa, Psoriasis erythrodermica
Diagnose: Erhebung der Krankengeschichte (Anamnese), Untersuchung der Haut, bei Bedarf eine Biopsie
Behandlung: richtige Hautpflege (Basistherapie), lokale Therapie, Phototherapie, systemische medikamentöse Therapie, gesunder Lebensstil
Was ist Psoriasis?
Psoriasis (Schuppenflechte) ist eine chronisch-entzündliche Erkrankung der Haut. Sie tritt in unterschiedlichen Formen und Verläufen auf. Neben der Haut kann sie auch die Gelenke und andere Organe betreffen. Psoriasis ist eine sehr häufige Hauterkrankung: In den westlichen Industrienationen sind etwa 1,5 bis 2 % der Bevölkerung betroffen. In Österreich sind es etwa 250.000 bis 300.000 Menschen.
Die Ausprägung der Erkrankung kann sehr unterschiedlich sein. Typisch sind scharf abgegrenzte, rötliche und mit mehr oder weniger silbrig-weißen Schuppen bedeckte Flecken. Die Krankheit verläuft chronisch und tritt in wiederkehrenden Schüben auf. Zwischen den Krankheitsschüben kann es längere Phasen mit völliger Beschwerdefreiheit geben. Die Dauer der Schübe sowie die Phasen der Symptomfreiheit können variieren.
Psoriasis ist derzeit nicht heilbar, kann aber in vielen Fällen gut behandelt werden. Mit einer umfassenden Therapie ist es oftmals möglich, eine weitgehende Beschwerdefreiheit und Verbesserung der Lebensqualität zu erreichen. Die Erkrankung ist weder lebensbedrohlich noch ansteckend. Dennoch kann sie durch ihre Symptome das Wohlbefinden und die Lebensqualität der Betroffenen sehr stark beeinträchtigen.
Was sind die Ursachen und Trigger von Psoriasis?
Die genauen Ursachen der Erkrankung sind nicht vollständig geklärt. Sicher ist, dass es eine erbliche Veranlagung gibt. Diese allein führt aber nicht zwangsläufig zur Erkrankung. Entscheidend für die Entzündungsreaktion ist das Immunsystem, das bei einem Krankheitsschub wie bei einer Verletzung reagiert. Es bilden sich ständig übermäßig viele neue Hautzellen. Diese wachsen in Richtung der Hautoberfläche, sterben ab und bilden Schuppen. Normalerweise erneuert sich die Oberhaut innerhalb von vier Wochen, bei Psoriasis sind es etwa drei bis fünf Tage.
Zusätzlich spielen bestimmte Trigger eine entscheidende Rolle beim Auftreten der Krankheit. Mittlerweile wurden zahlreiche Faktoren identifiziert, die Schuppenflechte oder einen Psoriasis-Schub auslösen können.
Zu diesen zählen unter anderem:
- physikalische, chemische und entzündliche Hautreizungen: Verletzungen, lokale Hautschäden, Reibung, Kratzen, Druck oder Sonnenbrand, Infektionen (z. B. Streptokokken)
- bestimmte Medikamente
- hormonelle Veränderungen und Umstellungen
- Alkohol
- Stress
Psoriasis ist also eine durch äußere oder innere Einflüsse auslösbare Erkrankung mit genetischer Grundlage. Wie stark eine Person auf diese Faktoren reagiert, ist individuell sehr unterschiedlich.
Welche Arten von Psoriasis gibt es und was sind die Symptome?
Psoriasis kann in verschiedenen Formen vorkommen. Man unterscheidet zwei Typen nach dem Zeitpunkt des Krankheitsbeginns:
- Typ I: tritt vor dem 40. Lebensjahr auf
- Typ II: tritt nach dem 40. Lebensjahr auf und ist die eher mildere Verlaufsform
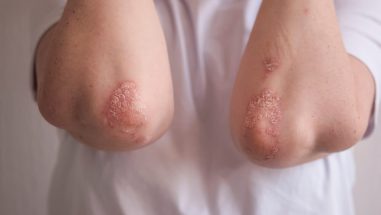
Die häufigste Erkrankungsform ist Psoriasis vulgaris (Plaque-Psoriasis). Typische Symptome für Psoriasis vulgaris sind gerötete, scharf abgegrenzte und leicht erhabene Flecken, die mit silbrig-weißen Schuppen bedeckt sind (Plaques). Die Größe der betroffenen Stellen variiert von klein und punktförmig bis hin zu mehreren großen Hautbereichen. Die Hautveränderungen können ansonsten symptomlos sein, aber auch schmerzen oder stark jucken.
Häufig betroffen sind die Ellenbogen, Knie, Kopfhaut und der untere Rückenbereich. Die Psoriasis kann auch im Bereich der Finger- und Zehennägel auftreten.
Etwa 20 Prozent der Betroffenen entwickeln zusätzlich eine Psoriasis-Arthritis (Gelenkentzündung). Bei einer Psoriasis-Arthritis springt die Entzündung auf die Gelenke über. Prinzipiell kann bei einer Psoriasis-Arthritis jedes Gelenk von der Entzündungsreaktion betroffen sein, besonders häufig sind es Gelenke im Bereich der Finger und Zehen. Es kommt zu Schwellungen, Schmerzen und eingeschränkter Beweglichkeit.
Menschen mit Psoriasis haben außerdem ein erhöhtes Risiko für andere Erkrankungen, zum Beispiel:
- Diabetes mellitus
- Adipositas (Übergewicht)
- Bluthochdruck
- Herzerkrankungen
Weitere Formen der Erkrankung sind unter anderem Psoriasis pustulosa und Psoriasis erythrodermica. Psoriasis pustulosa zeigt sich durch flüssigkeitsgefüllte Bläschen auf der Haut. Bei Psoriasis erythrodermica ist die gesamte Körperoberfläche verdickt und gerötet.
Die Auflistung der hier angeführten Anzeichen und Symptome kann unvollständig sein. Außerdem können ähnliche Beschwerden auch bei anderen Krankheiten auftreten. Im Zweifelsfall oder bei Verdacht auf eine Erkrankung sollte ärztlicher Rat gesucht werden.
Welche psychische Auswirkungen kann Psoriasis haben?
Wie bestimmte andere Hauterkrankungen (z.B. schwere Akne, Neurodermitis) kann sich Psoriasis negativ auf das psychische Wohlbefinden Betroffener auswirken und seelisch sehr belastend sein. Viele Betroffene fühlen sich aufgrund der Erkrankung „weniger attraktiv“. Dazu leiden sie häufig auch unter Schamgefühlen, psychischem Druck und erleben Stigmatisierung und Ausgrenzung. Unaufgeklärte Personen begegnen Menschen mit Psoriasis oftmals mit Ablehnung oder sogar Ekel, obwohl Psoriasis nicht ansteckend ist.
All das kann dazu führen, dass sich Betroffene zurückziehen und soziale und andere Aktivitäten meiden. Stress und psychische Belastungen können wiederum die Krankheitsschübe verstärken. Spezielle Patientenschulungen, Entspannungstechniken, psychologische Unterstützung und andere Maßnahmen können Betroffenen dabei helfen, besser mit der Erkrankung und ihren emotionalen Auswirkungen umzugehen.
Wie wird Psoriasis diagnostiziert?
Psoriasis wird anhand der Symptome und der Krankengeschichte (Anamnese) diagnostiziert. Typische Veränderungen im Bereich der Haut und Nägel machen die Erkrankung oft schon auf den ersten Blick erkennbar.
Ein charakteristisches Merkmal ist das sogenannte Auspitz-Phänomen: Werden die oberflächlichen Schuppen abgekratzt, kommt man zu einer dünnen Hautschicht, an der die Schuppen etwas fester sitzen. Wird auch diese Schuppenschicht entfernt, treten punktförmige Blutungen auf. In manchen Fällen kann eine Gewebeentnahme notwendig sein, um die Diagnose mittels feingeweblicher Untersuchung zu sichern.
Um den Schweregrad der Erkrankung und ihre Belastung für den Patienten oder die Patientin zu bestimmen, wird häufig der Psoriasis Area and Severity Index (PASI) eingesetzt – ein standardisiertes Punktesystem, das den Hautbefall und die Intensität der Symptome bewertet.
Wie wird Psoriasis behandelt?
Die Therapie richtet sich nach der Form und dem Schweregrad der Erkrankung sowie weiteren individuellen Faktoren. Sie wird auf die Patientin oder den Patienten abgestimmt und bei Bedarf schrittweise erweitert (Stufentherapie).
Moderne Therapieansätze zielen nicht nur auf eine Verbesserung der Hautveränderungen ab, sondern auch auf mögliche Begleiterkrankungen. Es stehen verschiedene Maßnahmen zur Verfügung, mit denen ein milderer Verlauf der Schuppenflechte und eine Verbesserung der Lebensqualität erreicht werden können.
Dazu zählen:
- die richtige Hautpflege
- lokale Therapiemaßnahmen
- Phototherapie (Behandlung der Haut mit UV-Licht)
- medikamentöse Therapie mit Tabletten oder Injektionen
Sehr wichtig ist die richtige Hautpflege mit rückfettenden und hautpflegenden Cremes, Salben, Lotionen und Duschölen. Diese Basistherapie ist ein wichtiger Bestandteil jeder Therapie bei Schuppenflechte.
Die Behandlung beginnt mit einer lokalen (topischen) Therapie, zum Beispiel mit Corticosteroiden, Vitamin-D-Derivaten oder Dithranol. Bei stärkerer Ausprägung kann die lokale Behandlung mit anderen Therapiemaßnahmen kombiniert werden. Leidet ein Patient oder eine Patientin an einem ausgedehnteren Befall oder wirkt die Lokaltherapie nicht, kann die Behandlung mit einer Phototherapie ergänzt werden.
Reicht auch diese nicht aus oder liegt ein schwerer Verlauf vor, wird eine systemische Therapie notwendig. Dabei kommen Medikamente wie Retinoide, Methotrexat, Ciclosporin A oder moderne Biologika zum Einsatz.
Mehr zur Behandlung lesen Sie hier.
Was Betroffene selbst tun können:
- Einhalten der verordneten Therapie
- Reduktion von Übergewicht
- gesunde Ernährung
- ausreichend körperliche Aktivität
- Rauchstopp
- Reduktion von Alkohol
- Stressreduktion
- Meiden von mechanischen Belastungen der Haut
- gewissenhafter Umgang mit der Sonne (Vermeiden von Sonnenbränden)
Mehr über die Zusammenhänge von Ernährung und Psoriasis lesen Sie hier
FAQ
Die genauen Ursachen der Psoriasis sind nicht vollständig geklärt. Eine erbliche Veranlagung spielt eine Rolle, führt jedoch nicht zwangsläufig zur Erkrankung. Bei einem Schub reagiert das Immunsystem wie auf eine Verletzung: Es produziert übermäßig viele Hautzellen, die schnell an die Oberfläche gelangen, dort absterben und Schuppen bilden. Während sich die Haut normalerweise in etwa vier Wochen erneuert, geschieht dies bei Psoriasis in nur drei bis fünf Tagen.
Zusätzlich können verschiedene Auslöser (Trigger) Schübe hervorrufen:
- Hautreizungen wie Verletzungen, Reibung, Sonnenbrand oder Infektionen (z. B. Streptokokken)
- bestimmte Medikamente
- hormonelle Veränderungen
- Alkohol
- Stress
Psoriasis ist somit eine Erkrankung mit genetischer Grundlage, deren Verlauf stark von äußeren und inneren Einflüssen abhängt. Die Empfindlichkeit gegenüber diesen Auslösern ist von Person zu Person unterschiedlich.
Nein, Schuppenflechte ist nicht heilbar. Zwischen den Krankheitsschüben kann es längere Phasen mit völliger Beschwerdefreiheit geben. Die Dauer der Schübe sowie die Phasen der Symptomfreiheit können variieren. Mit der richtigen Hautpflege und Therapie kann die Erkrankung aber in vielen Fällen gut behandelt werden. Mit einer umfassenden Therapie ist es oftmals möglich, eine weitgehende Erscheinungsfreiheit und Verbesserung der Lebensqualität zu erreichen. Die Erkrankung ist weder lebensbedrohlich noch ansteckend.
Typische Symptome der häufigsten Erkrankungsform (Psoriasis vulgaris) sind gerötete, scharf abgegrenzte und leicht erhabene Flecken, die mit silbrig-weißen Schuppen bedeckt sind (Plaques).
Die Größe der betroffenen Stellen variiert von klein und punktförmig bis hin zu mehreren großen Hautbereichen. Die Hautveränderungen können ansonsten symptomlos sein, aber auch schmerzen oder stark jucken. Häufig betroffen sind die Ellenbogen, Knie, Kopfhaut und der untere Rückenbereich. Die Psoriasis kann auch im Bereich der Finger- und Zehennägel auftreten.
Etwa 20 Prozent der Betroffenen entwickeln zusätzlich eine Psoriasis-Arthritis (Gelenkentzündung).
Bei einer Psoriasis-Arthritis springt die Entzündung auf die Gelenke über.Bei Verdacht auf Schuppenflechte sollte auf jeden Fall ärztlicher Rat eingeholt werden.
Nein, Schuppenflechte ist nicht ansteckend. Sie wird nicht durch Viren oder Bakterien übertragen, sondern hat ihre Grundlage in einer Überreaktion des Immunsystems. Die Krankheit verläuft chronisch und in wiederkehrenden Schüben.
die Ernährung kann die Symptome der Schuppenflechte verbessern, die Wirkung ist allerdings sehr individuell. Es ist ratsam, sich ärztlich beraten zu lassen, bevor eine bestimmte Diät begonnen wird, oder Nahrungsmittel gezielt gemieden werden.
Vielen Betroffenen hilft der Verzicht auf entzündungsfördernde Nahrungsmittel wie raffinierter Zucker, Alkohol und Fleisch. Auch die Mittelmeerdiät mit viel Gemüse, Fisch, Olivenöl, Vollkorn und Nüssen hat laut Befragungen Betroffener häufig einen positiven Einfluss auf die Symptome von Psoriasis. Eine randomisierte Studie konnte 2025 zeigen, dass eine Ketodiät mit einem geringen Kohlenhydratanteil, dafür höherem Protein- und Fettanteil eine deutliche Verbesserung des Psoriasis Area and Severity Index (PASI) zeigte, also eine Verbesserung in der Schwere der Ausprägung der Schuppenflechte.
Bei Übergewicht kann eine Gewichtsabnahme die Symptome verbessern. Auch Allergien und ein Mikronährstoffmangel (z.B. ein Vitamin-D-Mangel) können Schübe triggern.
Lienhard A.; Systemische Therapie der Psoriasis, ARS Medici 09/2017, Rosenfluh Publikationen AG
Sator P.-G.; Psoriasis, Spectrum Dermatologie 01/2017, MedMedia Verlag und Mediaservice GmbH
Global report on psoriasis, World Health Organization, 2016
Wolf P.; Psoriasis: Forschung und Weiterentwicklung der Therapie, Spectrum Dermatologie 02/2015, MedMedia Verlag und Mediaservice GmbH
Holzer G. et al.; Psoriasis und Komorbiditäten, Universum Innere Medizin 10/2012, MedMedia Verlag und Mediaservice GmbH
Philipp S.; Therapie der Psoriasis – nicht nur auf die Haut achten!, ARS Medici 09/2012, Rosenfluh Publikationen AG
Psoriasis-Patienten leiden unter Stigmatisierung, 27.10.2017, URL: https://www.aerzteblatt.de/nachrichten/sw/Psoriasis?nid=83138
Afifi, L., Danesh, M. J., Lee, K. M., Beroukhim, K., Farahnik, B., Ahn, R. S., Yan, D., Singh, R. K., Nakamura, M., Koo, J., & Liao, W. (2017). Dietary Behaviors in Psoriasis: Patient-Reported Outcomes from a U.S. National Survey. Dermatology and therapy, 7(2), 227–242. https://doi.org/10.1007/s13555-017-0183-4 , Zugriff August 2025
Lambadiari, V., Katsimbri, P., Kountouri, A., Korakas, E., Papathanasi, A., Maratou, E., Pavlidis, G., Pliouta, L., Ikonomidis, I., Malisova, S., Vlachos, D., & Papadavid, E. (2024). The Effect of a Ketogenic Diet versus Mediterranean Diet on Clinical and Biochemical Markers of Inflammation in Patients with Obesity and Psoriatic Arthritis: A Randomized Crossover Trial. International journal of molecular sciences, 25(5), 2475. https://doi.org/10.3390/ijms25052475 , Zugriff August 2025