Zusammenfassung
Factbox – Neurodermitis
Neurodermitis: Chronisch-entzündliche Hauterkrankung
Ursache: gestörte Hautbarriere durch Umweltfaktoren und genetische Veranlagung
Auslöser (Triggerfaktoren):z. B. bestimmte Textilien, Allergene, kalte oder trockene Luft, ungünstige Klimabedingungen, Tabakrauch, Stress
Symptome: trockene Haut, Ekzeme, Juckreiz – unterschiedliche Ausprägung je nach Alter
Mögliche Folgen/Komplikationen: Zusätzliche Infektionen durch Bakterien (z. B. Staphylococcus aureus), Viren oder Pilze; selten auch Augenerkrankungen und kreisrunder Haarausfall
Behandlung: Mehrstufiges, individuell angepasstes Therapieschema – mit geeigneter Hautpflege, Vermeidung individueller Auslöser, entzündungshemmender Lokaltherapie; in schweren Fällen zusätzlich z. B. Immunsuppressiva oder Phototherapie.
Hausmittel (gegen Juckreiz): z. B. Wickel und Auflagen mit abgekühltem (!) Kamillen-, Stiefmütterchen- oder Schwarztee oder Rote-Beete-Saft, Arganöl, Nachtkerzenöl, Schwarzkümmelöl, Borretschsamenöl, Kokosöl Die Wirkung von Hausmitteln ist oftmals umstritten und die Wirksamkeit und Verträglichkeit können von Mensch zu Mensch sehr unterschiedlich sein. Wichtig ist es, bei Anwendung dieser oder anderer online recherchierter Hausmittel auf das eigene Bauchgefühl zu achten, vorsichtig vorzugehen und im Zweifel ärztlichen Rat heranzuziehen.
Was ist Neurodermitis?
Neurodermitis (atopische Dermatitis, atopisches Ekzem) ist eine chronische, schubweise verlaufende Hauterkrankung. Die Erkrankung ist langandauernd, die Symptome können von Zeit zu Zeit abklingen, kehren aber meist phasenweise zurück.
Neurodermitis gehört zu den häufigsten chronischen Hauterkrankungen bei Kindern und Jugendlichen: etwa zehn bis zwanzig Prozent* der Kinder und zwei bis fünf Prozent* der Erwachsenen in Österreich sind betroffen. Auch bei Erwachsenen nimmt die Krankheit immer mehr zu. Je nach Lebensalter ist die Ausprägung der Neurodermitis unterschiedlich.
Wie entsteht Neurodermitis?
Die Entstehung und Entwicklung der Neurodermitis ist nicht vollständig geklärt und wird weiterhin erforscht. Es wird davon ausgegangen, dass verschiedene Faktoren am Ausbruch der Erkrankung beteiligt sind.
Ein Grund ist die genetische Veranlagung – Neurodermitis ist vererbbar. Sind beide Eltern von Neurodermitis betroffen, dann ist die Wahrscheinlichkeit, dass das Kind eine atopische Dermatitis entwickelt, stark erhöht.
Ein weiterer Faktor ist eine gestörte Hautbarriere. Unsere Haut besteht aus mehreren Schichten. Als oberste Hautschicht grenzt die Epidermis (Oberhaut) den Körper zur Außenwelt ab. Auch die Oberhaut besteht aus mehreren Schichten.
Von außen nach innen sind dies:
- Stratum corneum (Hornschicht)
- Stratum lucidum (Glanzschicht)
- Stratum granulosum (Körnerschicht)
- Stratum spinosum (Stachelzellschicht)
- Stratum basale (Basalschicht)
Eine gesunde Oberhaut bildet eine nicht überwindbare Barriere für schädliche Mikroorganismen, außerdem schützt sie vor mechanischer Belastung und anderen äußeren Einflüssen.
Forschungsergebnisse zeigen, dass bei Neurodermitis die natürliche Barrierefunktion der Haut gestört ist. Die äußerste Schicht der Oberhaut (Hornschicht) kann ihre Schutzfunktion nicht richtig erfüllen.
Oft liegt es an einer Mutation im Gen für das Eiweiß Filaggrin. Filaggrin kommt in der Stachelzellschicht der Epidermis vor und ist sehr wichtig für den Erhalt einer intakten Hautbarriere. Es bildet die Grundlage für die natürliche Feuchtigkeit der Oberhaut und verhindert einen gesteigerten Wasserverlust über die Haut (transepidermaler Wasserverlust).
Fehlt Filaggrin oder funktioniert es nicht richtig, kann die Haut Feuchtigkeit schlechter speichern. Das führt zum Austrocknen der Haut und sie reagiert auf viele Reize mit Entzündungen und Juckreiz. Viele Menschen mit dieser Genveränderung entwickeln eine Neurodermitis.
Auch andere genetische Veränderungen, etwa der Barriereproteine oder der Hautfette (Lipide), können die Hautbarriere schwächen. Das führt zu einem erhöhten Wasserverlust und begünstigt die Entstehung der Hauterkrankung.
Auch die mikrobielle Barriere ist bei Betroffenen beeinträchtigt, was eine Besiedlung der Haut mit Erregern begünstigt.
Die Epidermis erfüllt ihre mikrobielle Barrierefunktion mittels bestimmter Moleküle, sogenannter Defensine. Diese wehren mikrobielle Erreger durch eine Immunreaktion ab. Bei Menschen mit Neurodermitis fehlen diese Defensine oder sind nur in ungenügender Menge vorhanden. Dadurch können bestimmte Krankheitserreger leichter in die Haut eindringen, was die Neigung zu einer Infektion und Entzündung verstärkt. Darüber hinaus könnten auch andere Faktoren eine Rolle spielen – etwa eine übertriebene Hygiene, die das Immunsystem beeinflussen kann.
Zusammengefasst gibt es also nicht nur eine einzige Ursache, durch die Neurodermitis entsteht, sondern mehrere Faktoren, die zusammenspielen:
- genetische Veranlagung
- gestörte Hautbarriere und Austrocknung der Haut
- verringerte Abwehrkräfte der Haut
Was sind die Symptome von Neurodermitis?
Typische Symptome von Neurodermitis sind:
- trockene Haut
- entzündliche Hautveränderungen (Ekzeme)
- Starker Juckreiz, den viele Betroffene als besonders belastend empfinden
Trockene Haut macht Betroffene empfindlicher gegenüber Umwelteinflüssen wie Kälte oder Hitze. Ekzeme, die sich durch Rötung, Bläschenbildung, Schuppung und Nässen äußern können, betreffen unterschiedliche Hautbereiche in unterschiedlichem Ausmaß.
Neurodermitis verläuft in Schüben: Nach beschwerdefreien Phasen kann es wieder zu einer (deutlichen) Verschlechterung des Hautbildes kommen.
Neurodermitis bei Säuglingen und Kleinkindern
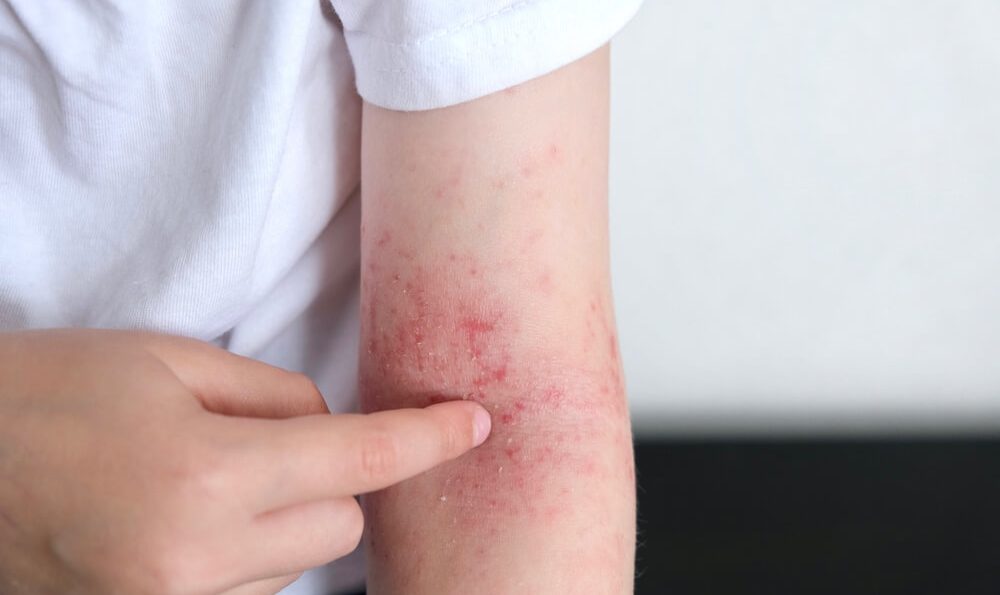
Bei Säuglingen treten die Hautveränderungen oft im Gesicht und am Kopf auf. Typisch ist ein Milchschorf (Schuppenkrusten auf geröteter Haut). Diese Stellen können nässen, nicht selten kommt es zu starkem Juckreiz und Infektionen. Vor allem wenn das Kind die betroffenen Stellen aufkratzt, besteht die Gefahr von Infektionen. Auch der Rumpf und die Arme oder Beine können in den ersten Lebensmonaten betroffen sein.
Bei Kleinkindern sind zunehmend die Beugen größerer Gelenke betroffen (Beugeekzeme). Neben Ellen- und Kniebeugen können auch das Gesicht, der Hals und der Nacken betroffen sein. Mehr zu Neurodermitis bei Kindern lesen Sie hier.
Neurodermitis bei Jugendlichen und Erwachsenen
Bei Jugendlichen und Erwachsenen treten die Hauterscheinungen bevorzugt an bestimmten Körperstellen auf:
- Hals und Nacken
- oberer Brustbereich
- Schultergürtel
- Stirn-, Augen- und Mundbereich
- Ellenbeugen, Kniekehlen
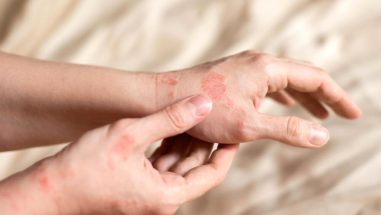
- Handrücken, Handflächen und Handgelenke
- Fußbereich
Die Haut ist an diesen Stellen gerötet, trocken und leicht reizbar. Auch kommt es teils zu heftigem und sehr quälendem Juckreiz, der zum Kratzen veranlasst, was wiederum Infektionen und abgewetzte Fingernägel begünstigt. Mit zunehmendem Alter kommt es zu einer Verstärkung der Lichenifikation (verdickte, „lederartige“ Haut mit groben Linien und Aufhellungen).
Während sich bei Kindern oft milde bis moderate Verlaufsformen zeigen, nimmt die Neurodermitis bei Erwachsenen oft einen schwereren Verlauf. Nicht selten entwickeln sich die Symptome abhängig von der beruflichen Tätigkeit, z. B. treten bei verstärkter Arbeit mit den Händen häufiger Handekzeme auf.
Was ist das Atopische Stigmata?
Neben den typischen Anzeichen gibt es eine Reihe an Begleitsymptomen, die bei Betroffenen mit zunehmendem Alter vermehrt auftreten und auf eine mögliche Veranlagung zu Neurodermitis hinweisen können (atopische Stigmata).
Dazu zählen:
- blasse Haut im Bereich der Mundpartie
- vertiefte Hautlinien
- Einfaltungen der Haut unterhalb des unteren Augenlids (Dennie-Morgan-Falte)
- helle Hautzeichnungen nach mechanischer Reizung (weißer Dermographismus)
- ausgedünnte Augenbrauen, vor allem seitlich (Hertoghe-Zeichen)
- eingerissene Ohrläppchen und Mundwinkel
- hartnäckige Hautinfektionen
Diese Aufzählung umfasst nicht alle möglichen Symptome. Ein Auftreten der genannten Anzeichen kann auch Indiz für eine andere Erkrankung oder harmlos sein. Auch muss nicht jedes hier angeführte Symptom bei Neurodermitis auftreten. Im Zweifelsfall oder bei Verdacht auf eine Hautkrankheit sollte das ärztliche Gespräch gesucht werden.
Was kann einen Neurodermitis-Schub auslösen?
Es gibt verschiedene Auslöser (Trigger), die zu einem Neurodermitis-Schub führen können. Betroffene können sehr unterschiedlich auf die jeweiligen Auslöser reagieren. Häufige Triggerfaktoren sind:
- Textilien (z. B. Wolle)
- trockene oder kalte Luft und stärkere Temperaturschwankungen
- Allergieauslöser wie Pollen, Tierhaare, Hausstaubmilben
- bestimmte Inhaltsstoffe in Nahrungsmitteln
- hautreizende Kosmetika und Hautreinigungsmittel
- Tabakrauch
- Schweiß
- Stress, Trauer und andere psychische Belastungen
Wie wird Neurodermitis diagnostiziert?
Für die Diagnose von Neurodermitis müssen bestimmte Symptome vorliegen. Eine ausführliche Untersuchung ist sehr wichtig, um andere Krankheiten auszuschließen (z. B. andere Ekzeme wie das seborrhoische Ekzem oder Kontaktekzeme, Psoriasis, Pilzinfektionen, Krätzmilbe). Auch Form, Schweregrad und mögliche Triggerfaktoren werden definiert.
Nach einer Befragung zur Krankengeschichte und Beschwerden (Anamnese) und einer körperlichen Untersuchung können je nach individueller Situation noch weitere Untersuchungen notwendig sein. Dazu gehören Blutuntersuchungen, entsprechende Allergietests oder selten Hautbiopsien.
Wie wird Neurodermitis behandelt?
Um die Beschwerden der Neurodermitis zu lindern und neuerliche Schübe zu verhindern, gibt es unterschiedliche, individuelle Therapien.
Trigger vermeiden
Eine wichtige Rolle ist das Meiden individueller Trigger (z. B. Stress, Wollkleidung, Kontakt mit hautreizenden Stoffen wie Reinigungsmitteln, trockene Luft).
Tägliche Hautpflege
Auch eine sorgfältige tägliche Hautpflege mit geeigneten Hautpflegemitteln (Emolenzien) kann helfen.
Emolenzien sind pflegende Salben, Cremes oder Lotionen, die der Haut Feuchtigkeit und Fette zuführen, die Haut „weich machen“ und den Wasserverlust der Haut verringern. Es stehen verschiedene Hautpflegemittel zur Verfügung.
Häufig verwendete Inhaltsstoffe sind:
- Harnstoff (Urea) – nicht für Kinder geeignet
- Glycerin
- Milchsäure
- Ceramiden
Welche Mittel am besten zur Hautpflege geeignet sind, ist vom individuellen Hautzustand abhängig (z. B. betroffene Flächen, Stadium, Trockenheit, Lichenifizierung oder akut entzündliche, nässende Ekzeme) und muss genau abgeklärt werden.
Sanfte Hautreinigung
Außerdem ist die richtige Hautreinigung wichtig. Badezusätze sollten einen niedrigen oder hautneutralen pH-Wert haben und seifen- und duftstofffrei sein. Wichtig ist es, nicht zu heiß zu duschen oder zu baden und die Haut vorsichtig abzutrocknen (nicht zu stark reiben).
Behandlung von Ekzemen
Es ist wichtig, Ekzeme rasch unter Kontrolle zu bringen und das Auftreten neuer Schübe zu verhindern. Zu diesem Zweck stehen verschiedene entzündungshemmende Lokaltherapien zur Verfügung, darunter:
- Kortisonhaltige Cremes, Salben, Lotionen und Gele (topische Kortikosteroide)
- Calcineurin-Inhibitoren (entzündungshemmende Cremes)
Diese werden gezielt und wie verordnet auf die Haut aufgetragen. In schweren Fällen oder bei nicht ausreichender Wirksamkeit der örtlichen Behandlung können weitere therapeutische Maßnahmen erforderlich sein.
Dazu gehören Phototherapie (Lichttherapie) und medikamentöse Therapien (z. B. Cyclosporin A bei schwerer, mit üblichen Mitteln nicht therapierbarer Neurodermitis). Mögliche zusätzliche Hautinfektionen werden erregerspezifisch behandelt.
Bei Bedarf können weitere unterstützende Maßnahmen eingesetzt werden. Dazu zählen unter anderem:
- Antihistaminika
- monoklonale Antikörper gegen entzündungsfördernde Immunbotenstoffe
- weitere Hautpflegemittel gegen Juckreiz
- spezifische Immuntherapie (Hyposensibilisierung) bei nachgewiesener Allergie
- Entspannungstechniken
- psychologische Unterstützung
Die Behandlung wird individuell geplant. Bei der Therapieplanung müssen das Alter des Patienten, die Lokalisation der Hauterscheinungen, der generelle Verlauf der Erkrankung, der individuelle Leidensdruck und andere persönliche Aspekte berücksichtigt werden.
* Angaben variieren in der Literatur
FAQ
ie Entstehung und Entwicklung von Neurodermitis ist nicht vollständig geklärt und wird weiterhin erforscht. Es wird davon ausgegangen, dass verschiedene Faktoren am Ausbruch der Erkrankung beteiligt sind. Dazu gehören:
- genetische Veranlagung: Neurodermitis ist vererbbar
- gestörte Hautbarriere: Austrocknung der Haut
- verringerte Abwehrkräfte der Haut: bestimmte Krankheitserreger können leichter in die Haut eindringen, was die Neigung zu einer Infektion und Entzündung verstärkt
Typische Symptome von Neurodermitis sind:
- trockene Haut
- entzündliche Hautveränderungen (Ekzeme)
- Juckreiz, der von Betroffenen häufig als besonders quälend empfunden wird
Neurodermitis verläuft in Schüben: Nach beschwerdefreien Phasen kann es wieder zu einer (deutlichen) Verschlechterung des Hautbildes kommen. Je nach Lebensalter ist die Ausprägung der Erkrankung verschieden. Es unterscheiden sich nicht nur die Hauterscheinungen, sondern auch die betroffenen Körperstellen.
Bei Jugendlichen und Erwachsenen treten die Hauterscheinungen bevorzugt an bestimmten Körperstellen auf:
-
Bei Babys zeigen sich die Hauterscheinungen vor allem im Gesicht und am Kopf, wo sich ein Milchschorf bildet. Hautveränderungen können nässen, nicht selten kommt es zu starkem Juckreiz und Infektionen, vor allem wenn das Kind die betroffenen Stellen aufkratzt. Auch der Rumpf und die Extremitäten, besonders die Streckseiten von Armen und Beinen, können in den ersten Lebensmonaten betroffen sein.
Bei Kleinkindern sind zunehmend die Beugen größerer Gelenke betroffen (Beugeekzeme). Neben Ellen- und Kniebeugen können auch das Gesicht, der Hals und der Nacken betroffen sein.
Nein, Neurodermitis ist nicht heilbar. Neurodermitis ist eine chronische, entzündliche Hautkrankheit deren Symptome in Schüben auftreten. Durch die richtige Hautpflege und das Vermeiden individueller Trigger (z. B. Stress, Wollkleidung, Kontakt mit hautreizenden Stoffen wie Reinigungsmitteln, trockene Luft) können die Symptome gelindert und neuerliche Schübe verhindert werden. Die Therapie ist individuell und muss auch auf das Alter der Betroffenen abgestimmt sein.
Bei Neurodermitis ist das natürliche Gleichgewicht des Hautmikrobioms häufig gestört. Bestimmte Bakterien, die normalerweise nützlich sind, treten dabei in zu großer Zahl auf. Gleichzeitig sind oft nicht genügend Viren vorhanden, die diese Bakterien unter Kontrolle halten. Eine Forschungsgruppe der Medizinischen Universität Wien hat im Jahr 2023 untersucht, ob sogenannte Phagen – das sind natürlich vorkommende Viren – gezielt eingesetzt werden können, um die Vermehrung der Bakterienart Staphylococcus aureus zu hemmen. Ziel dieser Therapie ist es, die Entzündungsreaktionen bei Neurodermitis zu verringern. Zwar würde dadurch die Krankheit nicht geheilt, doch der Verlauf könnte deutlich gemildert werden.
Besonders bei Allergikern kann eine Vermeidung der Nahrungsmittel, auf die allergisch reagiert wird, dabei helfen, den Hautzustand zu verbessern. Bei Erwachsenen ohne Allergien konnte bis jetzt keine eindeutig verbessernde Wirkung durch den Verzicht oder den Verzehr bestimmter Nahrungsmittel gezeigt werden. Bei Kindern wird weiterhin erforscht, ob bestimmte Präbiotika oder Vitaminpräparate (Vitamin D, Omega-3-Fettsäuren, Antioxidantien) den Verlauf der Neurodermitis positiv beeinflussen.
Leitner H.; Systemische Therapie der atopischen Dermatitis, Ärzte Krone 08/2018, Ärztekrone VerlagsgesmbH
Volc-Platzer B.; Neurodermitis, Spectrum Dermatologie 01/2017, MedMedia Verlag und Mediaservice GmbH
Kammerer S.; Neue Therapieoptionen bei atopischer Dermatitis, CongressSelection Dermatologie 01/2017, Rosenfluh Publikationen AG
Duffner K.; Psoriasis und Neurodermitis sind die häufigsten Hauterkrankungen, CongressSelection 10/2017, Rosenfluh Publikationen AG
Neue Neurodermitis-Leitlinie: Bremse für Antihistaminika, Apotheker Krone 18/2016, Ärztekrone VerlagsgesmbH
Bonifer R.; Atopische Dermatitis – Konsequente Basistherapie und individuelles Management, Pädiatrie 01/2014, Rosenfluh Publikationen AG
Richter A.; Neurodermitis – Genregion entdeckt, Deutsches Ärzteblatt 98(7)/2001, Deutscher Ärzteverlag GmbH
Verändertes Hautmikrobiom bei Neurodermitis, Deutsches Ärzteblatt, 13.02.2018, URL: https://www.aerzteblatt.de/nachrichten/89190/Veraendertes-Hautmikrobiom-bei-Neurodermitis
Kohring, C., Akmatov, M. K., Dammertz, L., Heuer, J., Bätzing, J., & Holstiege, J. (2023). Trends in incidence of atopic disorders in children and adolescents – Analysis of German claims data. The World Allergy Organization journal, 16(7), 100797. https://doi.org/10.1016/j.waojou.2023.100797 , Abruf Juli 2025
Oykhman, P., Dookie, J., Al-Rammahy, H., de Benedetto, A., Asiniwasis, R. N., LeBovidge, J., Wang, J., Ong, P. Y., Lio, P., Gutierrez, A., Capozza, K., Martin, S. A., Frazier, W., Wheeler, K., Boguniewicz, M., Spergel, J. M., Greenhawt, M., Silverberg, J. I., Schneider, L., & Chu, D. K. (2022). Dietary Elimination for the Treatment of Atopic Dermatitis: A Systematic Review and Meta-Analysis. The journal of allergy and clinical immunology. In practice, 10(10), 2657–2666.e8. https://doi.org/10.1016/j.jaip.2022.06.044 , Abruf Juli 2025
Wielscher, M., Pfisterer, K., Samardzic, D., Balsini, P., Bangert, C., Jäger, K., et al. The phageome in normal and inflamed human skin. Science Advances, 9(39), eadg4015. https://www.science.org/doi/10.1126/sciadv.adg4015 , Abruf Juli 2025