Zusammenfassung
Psoriasis Arthritis (PsA), Psoriasis arthropathica
Definition: chronisch-entzündliche Gelenkerkrankung, die im Zusammenhang mit einer Schuppenflechte der Haut auftritt
Symptome: Schmerzen: Gelenkschmerzen, Morgensteifigkeit, Schwellungen, „Wurstfinger“ oder „Wurstzehen“ (Daktylitis),…
Trigger-Faktoren: Infektionen, äußere Einflüsse (Druck, Verletzungen, starke Kälte,..), Stress, hormonelle Umstellungen, übermäßiger Alkohol- oder Nikotinkonsum, bestimmte Medikamente, bestimmte Nahrungsmittel, Übergewicht
Behandlung: NSAR, Kortison-Präparate, Basistherapeutika, Biologika
Was ist Psoriasis-Arthritis?
Die Psoriasis-Arthritis (PsA, Psoriasis arthropathica) ist eine chronisch-entzündliche Gelenkerkrankung, die im Zusammenhang mit einer Schuppenflechte der Haut auftritt. Dabei schwellen einzelne oder mehrere Gelenke an und sind schmerzhaft entzündet. Manchmal kann auch die Wirbelsäule betroffen sein. Zudem kommt es häufig zu Veränderungen an Haut und Nägeln.
In manchen Fällen ähneln die Symptome der PsA denen der rheumatoiden Arthritis (RA). Allerdings sind bei der RA die Gelenke auf beiden Körperseiten meist symmetrisch und gleichmäßig betroffen. Das ist bei der Psoriasis-Arthritis in der Regel nicht der Fall.
Wie bei der rheumatoiden Arthritis kann es auch bei der Psoriasis-Arthritis zu Gelenkschäden kommen. Es gibt jedoch einen wichtigen Unterschied: Während es bei der RA meist zu einem Abbau von Knochen kommt, treten bei der PsA häufig sowohl Knochenabbau als auch Knochenanbau (sogenannte Knochenneubildungen) auf. Deshalb ist es wichtig, die Behandlung genau auf die Besonderheiten der Psoriasis-Arthritis abzustimmen.
Wie häufig tritt Psoriasis-Arthritis auf?
Die genaue Zahl der Menschen, die an Psoriasis-Arthritis leiden, ist nicht bekannt. Bis heute gibt es keine einheitliche Methode, mit der die Erkrankung zuverlässig diagnostiziert werden kann. Schätzungen für den deutschsprachigen Raum gehen jedoch davon aus, dass etwa 0,05 bis 0,3 Prozent der Gesamtbevölkerung betroffen sind. Unter Patient:innen mit Psoriasis der Haut liegt die Häufigkeit der Psoriasis-Arthritis nach Schätzungen zwischen vier und 30 Prozent.
Welche Ursachen gibt es?
Warum Psoriasis-Arthritis entsteht, ist bis heute nicht genau geklärt. Als sicher gilt jedoch, dass es sich um eine sogenannte Autoimmunerkrankung handelt, bei der das Immunsystem fehlerhaft reagiert: Anstatt den Körper vor Krankheiten zu schützen, greift es fälschlicherweise gesunde Zellen an. Dabei spielen Zytokine – Botenstoffe, die von Zellen des Immunsystems produziert werden – eine entscheidende Rolle. Im Fall der Psoriasis-Arthritis nehmen die entzündungsfördernden Zytokine aus bislang unbekanntem Grund überhand.
Wie bei Psoriasis (Schuppenflechte) gibt es auch eine genetische Veranlagung für die Entwicklung einer PsA. Das bedeutet, dass die Erkrankung in Familien gehäuft auftritt und bestimmte Gene, die Betroffene tragen, das Risiko erhöhen, an Psoriasis-Arthritis zu erkranken. Damit die Erkrankung tatsächlich ausbricht, braucht es jedoch zusätzliche auslösende Faktoren, sogenannte Trigger.
Was kann Psoriasis-Arthritis triggern?
Psoriasis-Arthritis wird nicht allein durch eine genetische Veranlagung ausgelöst. Es gibt verschiedene Faktoren, die die Erkrankung begünstigen oder einen Schub auslösen können. Zu den möglichen Triggerfaktoren zählen:
- Infektionen
- äußere Einflüsse wie Druck, Verletzungen, starke Hitze oder Kälte
- körperlicher oder psychischer Stress
- hormonelle Veränderungen
- übermäßiger Alkohol- oder Nikotinkonsum
- bestimmte Medikamente, etwa Lithium, Betablocker oder Malariamittel
- bestimmte Nahrungsmittel wie rotes Fleisch, raffinierter Zucker oder Alkohol
- Übergewicht
Welche Symptome bei Psoriasis-Arthritis?
Psoriasis-Arthritis kann sich auf verschiedene Arten äußern. Die Beschwerden treten häufig zunächst nur in einem oder wenigen Gelenken auf und können im Laufe der Zeit zunehmen.
Typische Anzeichen und Symptome an den Gelenken sind:
- Schmerzen: Charakteristisch sind Gelenkschmerzen, die besonders nachts oder in Ruhe auftreten.
- Morgensteifigkeit: Nach dem Aufwachen fühlen sich die Gelenke oft steif an, was die Beweglichkeit einschränkt.
- Schwellungen: Die betroffenen Gelenke können anschwellen, sich warm anfühlen und druckempfindlich sein.
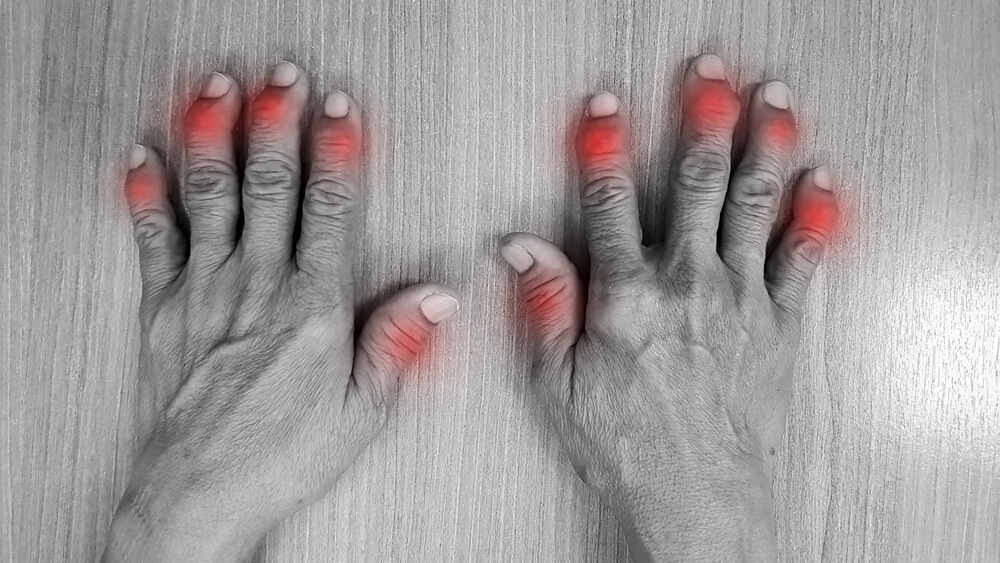
- „Wurstfinger“ oder „Wurstzehen“ (Daktylitis): Ein ganzer Finger oder eine ganze Zehe schwillt diffus an – ein sehr typisches Zeichen für PsA.
Die Entzündung kann an folgenden Stellen des Körpers auftreten:
- Gelenke in Armen und Beinen: Im Frühstadium sind oft nur einzelne Gelenke betroffen, beispielsweise das Knie. Später können sich die Beschwerden auch auf Finger-, Zehen- oder Sprunggelenke ausbreiten.
- Wirbelsäule: Bei einigen Betroffenen kann die Entzündung auch die Wirbelsäule betreffen. Das wird als Psoriasis-Spondarthritis bezeichnet und tritt häufig gemeinsam mit Entzündungen in Schulter-, Hüft- oder Brustbeingelenken auf.
- Sehnen und Weichteile: Die PsA kann auch Sehnen, Sehnenansätze, Schleimbeutel oder Bänder entzünden. Schmerzen an den Ansätzen von Sehnen oder Bändern sind ein typisches Symptom.
- Augen: In seltenen Fällen kann sich die Augenhaut entzünden (Uveitis). Achtung: Eine unbehandelte Entzündung der Augen kann das Sehvermögen dauerhaft schädigen und im schlimmsten Fall zur Erblindung führen.
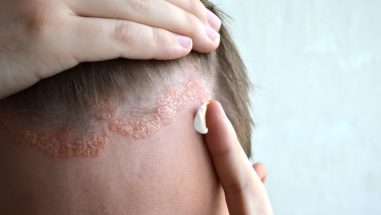
Zusätzlich tritt meist auch der für die Schuppenflechte typische rote, schuppige Hautausschlag auf.
Wie verläuft die Psoriasis-Arthritis?
Psoriasis-Arthritis ist eine chronische Erkrankung, die in Schüben verläuft. Das bedeutet, dass sich Phasen mit stärkeren Beschwerden mit Zeiten abwechseln, in denen die Symptome deutlich nachlassen oder sogar vollständig verschwinden.
Die Krankheit kann sich außerdem auf sehr unterschiedliche Weise entwickeln: Bei manchen Menschen sind nur wenige Gelenke betroffen, während bei anderen im Verlauf immer mehr Gelenkentzündungen hinzukommen.
In den meisten Fällen tritt zunächst die Schuppenflechte der Haut auf, und die Gelenkbeschwerden entwickeln sich erst Jahre später. Mitunter beginnen Haut- und Gelenkprobleme jedoch gleichzeitig. In seltenen Fällen gehen die Gelenkbeschwerden den Hautveränderungen sogar voraus.
Wie wird Psoriasis-Arthritis diagnostiziert?
Die Diagnose einer Psoriasis-Arthritis ist nicht immer einfach, da die Beschwerden denen anderer Gelenkerkrankungen ähneln können – zum Beispiel der rheumatoiden Arthritis.
Für eine sichere Diagnose sind zunächst die Anamnese (das ärztliche Gespräch) und die klinische Untersuchung entscheidend. Dabei fragt der Arzt oder die Ärztin, ob Sie selbst oder ein Familienmitglied ersten oder zweiten Grades an Schuppenflechte erkrankt sind oder waren.
Um die Diagnose Psoriasis-Arthritis zu stellen, muss eine Gelenkentzündung, eine Entzündung der Sehnenansätze oder eine Entzündung der Wirbelsäule vorliegen. Weitere wichtige Anhaltspunkte sind typische Nagelveränderungen sowie ein „Wurstfinger“ oder eine „Wurstzehe“ – eine Schwellung eines ganzen Fingers oder einer Zehe (Fachbegriff: Daktylitis).
Ein Bluttest kann Hinweise auf die Erkrankung geben: Wird dabei ein erhöhter Rheumafaktor festgestellt, spricht das eher für eine rheumatoide Arthritis als für eine Psoriasis-Arthritis.
Schließlich können bildgebende Verfahren wie Röntgenaufnahmen oder eine MRT-Untersuchung typische Veränderungen an den Gelenken zeigen, etwa Knochenneubildungen.
An welchen Arzt oder Ärztin wende ich mich?
Bei einer Psoriasis-Arthritis sind Rheumatolog:innen die richtigen Ansprechpartner für die Gelenkbeschwerden und Dermatolog:innen für die Hautsymptome. Da die Erkrankung sowohl Haut als auch Gelenke betrifft, ist häufig eine interdisziplinäre Zusammenarbeit dieser beiden Fachrichtungen erforderlich.
Welche Behandlungen und Therapien gibt es?
Die Therapie der Psoriasis-Arthritis zielt darauf ab, die Entzündung zu stoppen, Schmerzen zu lindern und langfristige Gelenkschäden zu verhindern. Zum Einsatz kommen unter anderem folgende Behandlungsformen:
- NSAR (Nichtsteroidale Antirheumatika): Bei leichten Beschwerden helfen häufig schon Schmerzmittel wie Ibuprofen oder Naproxen. Diese Medikamente lindern Schmerzen und Schwellungen.
- Kortison: Kortisonpräparate können ebenfalls Entzündungen, Schwellungen und Schmerzen verringern. Da sie jedoch bei manchen Menschen die Hautpsoriasis verschlimmern können, werden sie bei PsA mit Vorsicht eingesetzt.
- Basistherapeutika: Dazu zählen unter anderem Methotrexat, Leflunomid, Sulfasalazin oder Ciclosporin. Diese Medikamente wirken nicht nur gegen die Symptome, sondern sollen auch das Fortschreiten der Erkrankung aufhalten.
- Biologika: Sie werden eingesetzt, wenn die Basistherapie nicht ausreichend wirkt. Diese Medikamente greifen gezielt in das Immunsystem ein, indem sie bestimmte Botenstoffe (Zytokine) blockieren, die die Entzündung fördern. Beispiele sind Infliximab, Adalimumab oder Etanercept.
Welche Rolle spielt der Lebensstil?
Lebensstilfaktoren spielen eine entscheidende Rolle bei Psoriasis-Arthritis, da sie den Krankheitsverlauf, die Symptome und die Behandlungsergebnisse beeinflussen können. Ein gesunder Lebensstil hilft, Entzündungen zu reduzieren und das allgemeine Wohlbefinden zu verbessern. Achten Sie besonders auf folgende Punkte:
- Gewicht: Übergewicht oder Adipositas ist ein Risikofaktor für die Entstehung und den Schweregrad der PsA. Eine Gewichtsabnahme kann die Gelenke entlasten, die Krankheitsaktivität senken und die Wirksamkeit der Medikamente verbessern.
- Ernährung: Expert:innen empfehlen eine ausgewogene, entzündungshemmende Ernährung mit viel Obst, Gemüse und Omega-3-Fettsäuren. Der Konsum von rotem Fleisch und Alkohol sollte reduziert werden, da diese Entzündungen fördern können.
- Bewegung: Regelmäßiger, gelenkschonender Sport wie Schwimmen, Radfahren oder Yoga kann die Beweglichkeit erhalten, Muskeln und Knochen stärken und Schmerzen reduzieren.
- Rauchen: Rauchen kann eine bestehende Psoriasis-Arthritis verschlechtern. Fachleute empfehlen, auf Nikotin zu verzichten.
- Stress: Stress kann Schübe auslösen und die Symptome verschlimmern. Entspannungstechniken wie Yoga, Meditation oder autogenes Training helfen, den Stresspegel zu senken und die Lebensqualität zu verbessern.
Welche Bedeutung haben Begleiterkrankungen?
Psoriasis-Arthritis ist eine systemische Entzündungserkrankung, die häufig mit weiteren Krankheiten einhergeht. Zu den häufigsten Begleiterkrankungen zählen:
- Metabolisches Syndrom: Eine Kombination aus Übergewicht, Bluthochdruck sowie erhöhten Blutzucker- und Blutfettwerten tritt bei Menschen mit PsA deutlich häufiger auf und erhöht das Risiko für Herz-Kreislauf-Erkrankungen.
- Herz-Kreislauf-Erkrankungen: Aufgrund der chronischen Entzündungsprozesse haben Betroffene mit PsA ein erhöhtes Risiko für Herzinfarkt, Schlaganfall und Arteriosklerose (Arterienverkalkung).
- Depressionen und Angstzustände: Die Belastung durch chronische Schmerzen, sichtbare Hautveränderungen und Einschränkungen im Alltag kann zu depressiven oder ängstlichen Symptomen führen.
- Chronisch-entzündliche Darmerkrankungen (CED): Es besteht eine – noch nicht vollständig erforschte – Verbindung zwischen PsA und Erkrankungen wie Morbus Crohn oder Colitis ulcerosa, die ebenfalls durch Entzündungen verursacht werden.
Die Früherkennung und Behandlung dieser Begleiterkrankungen sind entscheidend, um den Krankheitsverlauf günstig zu beeinflussen und langfristige Schäden zu vermeiden.
Welche langfristigen Risiken und Komplikationen bestehen?
Neben den bereits genannten Begleiterkrankungen kann die Psoriasis-Arthritis als chronisch-entzündliche Erkrankung zu weiteren Risiken und Komplikationen führen – insbesondere, wenn sie nicht oder nicht ausreichend behandelt wird. Zu den möglichen Folgen zählen:
- Gelenkzerstörung: Chronische Entzündungen können Knorpel und Knochenenden in den Gelenken dauerhaft schädigen.
- Arthritis mutilans: Diese seltene, aber sehr schwere und zerstörerische Form der PsA führt zur Auflösung kleiner Knochen in Fingern und Zehen.
- Spondylitis: Bei manchen Betroffenen breitet sich die Entzündung auf die Wirbelsäule aus, was zu einer Versteifung der Wirbelgelenke führen kann.
- Enthesitis: Dabei handelt es sich um eine Entzündung der Sehnenansätze. Unbehandelt kann sie zu anhaltenden Schmerzen, Schwellungen und dauerhaften Schäden an den Sehnen führen.
Weitere Informationen
Die wichtigsten Anlaufstellen und Ressourcen für Psoriasis-Arthritis-Patient:innen in Österreich sind:
- PSO Austria: Das ist die Selbsthilfegruppe für Psoriasis- und Psoriasis-Arthritis-Betroffene in Österreich. Sie finden hier ein umfassendes Informationsangebot, regelmäßige Treffen, ein Info-Journal und die Möglichkeit, sich mit anderen Betroffenen auszutauschen. https://psoriasis-hilfe.at/organisation/
- Rheumaliga: Die Österreichische Rheumaliga ist die zentrale Selbsthilfeorganisation für Rheuma-Patient:innen in Österreich. Sie bietet ebenfalls wertvolle Informationen zu verschiedenen rheumatischen Erkrankungen wie PsA, Kontakte zu lokalen Landesgruppen, Veranstaltungen, Vorträge und Gruppentreffen. https://rheumaliga.at
- Spezielle Ambulanzen und Krankenhäuser: Viele große Krankenhäuser und Universitätskliniken haben spezialisierte rheumatologische Abteilungen oder Ambulanzen – etwa die Abteilung für Rheumatologie an der MedUni Wien oder jene im Krankenhaus der Barmherzigen Brüder Graz.
- Fachärzt:innen: Sie sind die ersten und wichtigsten Ansprechpartner für die medizinische Behandlung.
Wenden Sie sich an Rheumatolog:innen als Hauptspezialist:innen für die Gelenkbeschwerden der PsA und an Dermatolog:innen, die bei Hautsymptomen helfen.
FAQ
Beide Erkrankungen sind chronisch-entzündliche Autoimmunerkrankungen, aber: Psoriasis betrifft hauptsächlich die Haut und die Nägel, während Psoriasis-Arthritis Gelenke, Sehnen und ggf. die Wirbelsäule angreift. Typische Psoriasis Symptome sind gerötete, schuppige Hautstellen (Plaques), Juckreiz und Nagelveränderungen. Hauptsymptome der Psoriasis Arthritis sind Gelenkschmerzen, Schwellungen, Steifigkeit und Bewegungseinschränkungen.
Neben den psoriatischen Hautveränderungen entzünden sich im Frühstadium der Erkrankung typischerweise ein oder wenige Gelenke, oft beginnend am Knie. Später können auch Gelenke in Fingern, Zehen oder Sprunggelenken betroffen sein. Anfänglich zeigt sich die Entzündung nur auf einer Körperseite, kann sich aber im Krankheitsverlauf auf weitere Gelenke ausweiten. Ein frühes Auftreten von „Wurstfingern“ oder „-zehen“ (Daktylitis) deutet oft auf einen schweren Verlauf der Erkrankung hin.
Eine Daktylitis ist eine Entzündung, die einen ganzen Finger oder Zeh anschwellen lässt. Sie wird oft auch als „Wurstfinger“ oder „Wurstzeh“ bezeichnet, da die Schwellung so ausgeprägt ist, dass der betroffene Finger oder Zeh gleichmäßig dick und prall aussieht. Eine Daktylitis ist ein sehr charakteristisches Symptom für die Psoriasis-Arthritis.
Die Psoriasis-Arthritis ist eine chronische Autoimmunerkrankung, die derzeit nicht geheilt werden kann. Es gibt jedoch heute sehr effektive Behandlungsmöglichkeiten, die es erlauben, die Krankheit gut zu kontrollieren und die Lebensqualität Betroffener weitgehend zu erhalten.
Mit einer entzündungshemmenden Ernährung mit viel Obst, Gemüse und Omega-3-Fettsäuren, bei der entzündungsfördernde Lebensmittel wie rotes Fleisch oder Alkohol gemieden werden, lässt sich der Krankheitsverlauf positiv beeinflussen.
Bei Gelenkbeschwerden ist es wichtig, gelenkschonende Sportarten zu betreiben. Geeignet sind Wassersportarten, Radfahren, Nordic Walking, Yoga und Pilates, Rudern, einfaches Gehen und Wandern auf eher ebenen Wegen. Was man meiden sollte sind Sportarten mit hohen Stoßbelastungen, schnellen Richtungswechseln, abrupten Stopps oder Sprüngen (z. B. Fußball, Tennis, Squash, Basketball) sowie Kampfsportarten mit hohem Verletzungsrisiko.
Unbehandelt kann Psoriasis-Arthritis zu Gelenkschäden und Behinderung führen. Zudem können auch andere Körperbereiche betroffen sein, wie zum Beispiel die Augen oder die Wirbelsäule. Das Risiko für Herz-Kreislauf-Erkrankungen ist ebenfalls erhöht, und weiters kann es zu erheblichen psychischen Belastungen kommen.
Ja, aber in den meisten Fällen tritt die Psoriasis-Arthritis bei Menschen auf, die bereits an Schuppenflechte der Haut leiden. Allerdings gibt es – seltener – auch Fälle, in denen die Gelenkentzündung auftritt, bevor sichtbare Hautveränderungen zu sehen sind.
Die Psoriasis-Arthritis ist keine Erbkrankheit im klassischen Sinn, aber vererbt werden kann eine genetische Vorbelastung. Damit die Krankheit zum Ausbruch kommt, sind zusätzliche Faktoren (Trigger wie etwa Infektionen oder bestimmte Medikamente) als Auslösefaktoren beteiligt.
Zur Häufigkeit der Psoriasis-Arthritis gibt es nur Schätzungen. Man nimmt an, dass etwa 0,05 bis 0,3 Prozent der Gesamtbevölkerung betroffen sind. Unter Patient:innen mit Psoriasis der Haut liegen die Schätzungen zur Häufigkeit der Psoriasis-Arthritis zwischen vier und 30 Prozent.
Unbehandelt kann die Psoriasis-Arthritis zu Komplikationen und Begleiterkrankungen führen. Dazu zählen in Hinsicht auf die Lebenserwartung vor allem Herz-Kreislauf-Erkrankungen. Bei adäquater Behandlung und gesundem Lebensstil aber besteht in der Regel kein erhöhtes Risiko für eine geringere Lebenserwartung.
S3-Leitlinie Therapie der Psoriasis vulgaris, Stand: 23.07.2025
https://register.awmf.org/assets/guidelines/013-001l_S3_Therapie-Psoriasis-vulgaris_2025-08.pdf
https://www.gelbe-liste.de/krankheiten/psoriasis-arthritis, Abruf September 2025
Möller B: Moderne Therapie der Psoriasisarthritis 2025. Neues, Bewährtes oder die Kombination von beidem? Rheuma Plus, Schweiz, 1/2025 https://www.springermedizin.at/psoriasis/arthritis/moderne-therapie-der-psoriasisarthritis-2025/50797516
https://www.aerzteblatt.de/archiv/psoriasis-als-systemerkrankung-ed315228-8088-4b9e-b096-10983c39ebb4, Abruf September 2025
https://innere-med-3.meduniwien.ac.at/unsere-abteilungen/rheumatologie/patientinneninformationen/rheumatologische-erkrankungen/psoriasisarthritis-psa/, Abruf September 2025
https://deximed.de/home/klinische-themen/haut/patienteninformationen/schuppiger-ausschlag-z.b.-exzem-und-psoriasis/psoriasisarthiritis, Abruf September 2025
https://www.medical-tribune.de/medizin-und-forschung/artikel/fruehes-auftreten-der-wurstfinger-spricht-fuer-schweren-phaenotyp, Abruf September 2025
https://www.medmedia.at/faktenrheumatologie/psoriasisarthritis-domaenen-krankheitsaktivitaetsbestimmung-und-scores/, Abruf September 2025